Лечение повреждений внутренних структур коленных и голеностопных суставов
Наши услуги
Лечение переломов костей и острых повреждений связочного аппарата
Лечение остеоартроза, остеохондроза, остеохондропатий и деформаций скелета.
Лечение неврологических заболеваний
Лечение острых и хронических заболеваний внутренних органов.
Лазеролечение, магнитолечение, электролечение, вакуум-терапия, ультразвук.
Высокоточные лабораторные исследования
Высококвалифицированный персонал, индивидуальный уход и 3-5 разовое питание.
Наша команда
Герасимюк Богдан Степанович
Врач ортопед-травматолог, детский ортопед, кандидат медицинских наукПоследние публикации
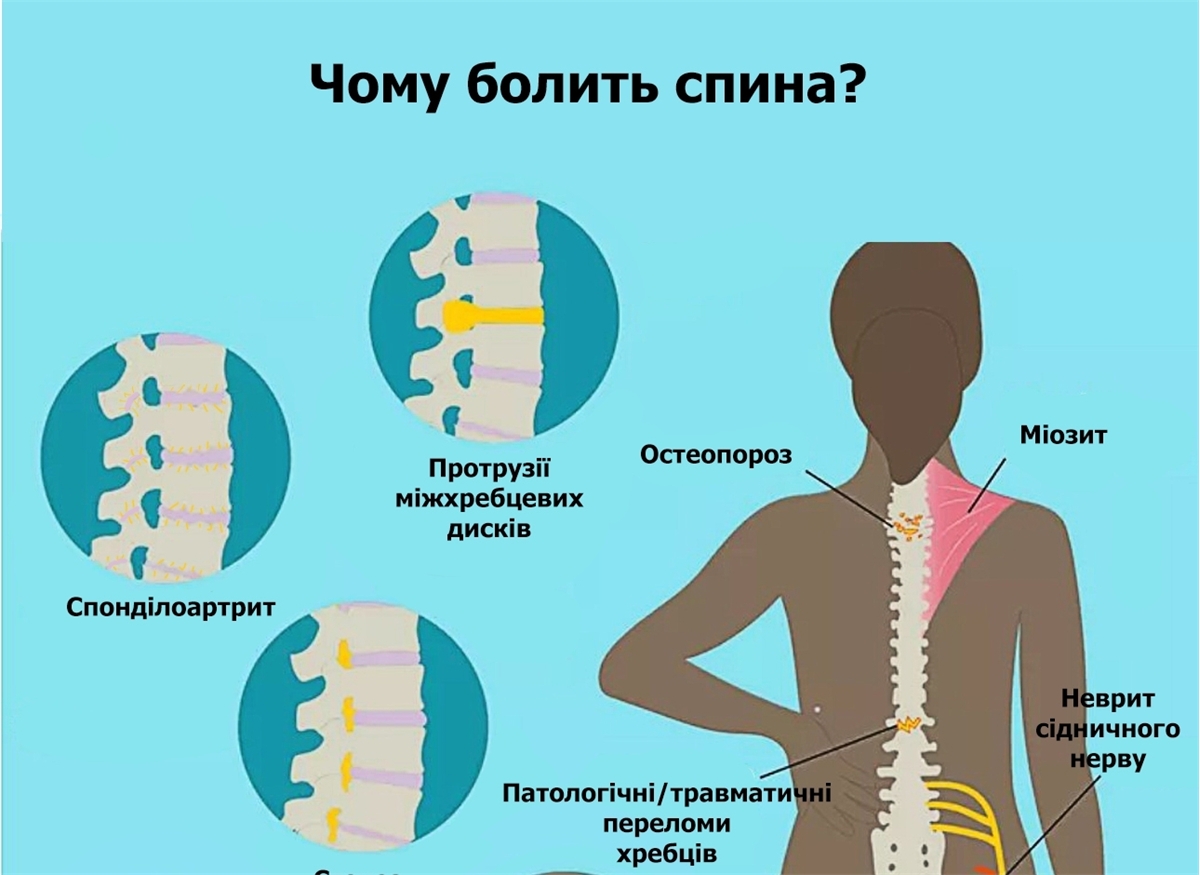
Остеоартроз коленного сустава
Болит коленный сустав? Остеоартроз коленного сустава является медленно прогрессирующим хроническим невоспалительным дегенеративным заболеванием, при котором, в силу ряда факторов, происходит изменение качества и количества (в сторону истончения) суставного хряща. Типичными для гонартроза являются следующие симптомы:• Боль в коленных суставах при подъеме по лестнице или ходьбе по неровной поверхности• Боль и скованность в коленных суставах после длительного отдыха, которые исчезают/уменьшаются по мере расхаживания («стартовые боли»)• Боли в коленных суставах усиливаются после интенсивных нагрузок• Возможны отеки коленных суставов• При выраженном процессе во время сгибания / разгибания коленного сустава может быть слышен характерный хрустящий звук из-за скольжения неровных суставных поверхностей)• Специфические ноющие боли в коленях возникают в холодную и дождливую погодуПо мере прогрессирования гонартроза частота появления симптомов и их выраженность нарастает. Боль в суставах может проявляться даже в покое. При этом амплитуда движения коленных суставов постепенно уменьшается.Факторы риска гонартроза:- травмы коленного сустава (повреждение менисков и связок, ускоряют износ суставного хряща и процесс старения хряща);- наследственность (вальгусная или варусная деформация, разная длина нижних конечностей);- недостаток двигательной активности (хорошее кровообращение играет ключевую роль в питании хряща);- избыточный вес (наиболее значимый фактор риска - ежедневная дополнительная нагрузка на хрящ довольно быстро приводит к его состариванию);- чрезмерные нагрузки/перегрузки при занятиях спортом (износ хряща быстрее наступает у людей, чья деятельность связана с тяжелым физическим трудом или нагрузками);- метаболические заболевания (обычно при метаболических заболеваниях нарушается питание различных тканей организма, в том числе и суставного хряща).Что делать? Мы НЕ рекомендуем лечиться самостоятельно!ЗАЛОГ УСПЕШНОГО ЛЕЧЕНИЯ – СВОЕВРЕМЕННОЕ И ТОЧНОЕ УСТАНОВЛЕНИЕ ДИАГНОЗА!Поэтому:1. Необходимо лечить не боль, т.е. симптом заболевания, а непосредственно причину заболевания – например, «незамеченное» повреждение мениска, деформация конечности и как результат – неравномерный износ суставного хряща. Цель лечения состоит в том, чтобы устранив причину прогрессирования остеоартроза, уменьшить частоту и длительность фаз воспаления.2. Далее, необходимо установить стадию остеоартроза и соотнести с возрастом пациента и его уровнем физической активности, а также ожиданиями от лечения. Не секрет, что разные стадии у разных пациентов лечатся по-разному. На данный момент медицина готова предложить множество методов лечения с научно доказанной эффективностью.3. Довериться лечащему врачу и терпеливо следовать всем предписаниям на пути восстановления! В клинике #блдц накоплен многолетний успешный опыт лечения остеоартроза коленных (и не только) суставов.Наши ортопеды выполняют практически весь спектр хирургических вмешательств и владеют большинством современных нехирургических методов лечения.И успех нами выбранной тактики лечения определяется нашей целью – воздействовать не на симптом (боль, отек), а на причину болезни! Записывайтесь на прием к нашим специалистам по телефону +380-67-77-22-575.После обязательного клинического обследования и, при необходимости, оценки результатов дополнительных методов исследования, таких как МРТ, УЗИ, рентгенография и тд., Вам будет предложен самый эффективный путь Вашего выздоровления!Пусть движение Вам дарит только радость! #блдц #шабоклиника #травматологияшабо #клиникашабо #шабоортопед #клиникашабо #докторгерасимюк #эндопротезирование #лечениеартроза #гиалуроноваякислота #плазмотерапия #PRP #шаботравматолог #артроскопия #мениск #повреждениемениска #повреждениесвязок #больвсуставе
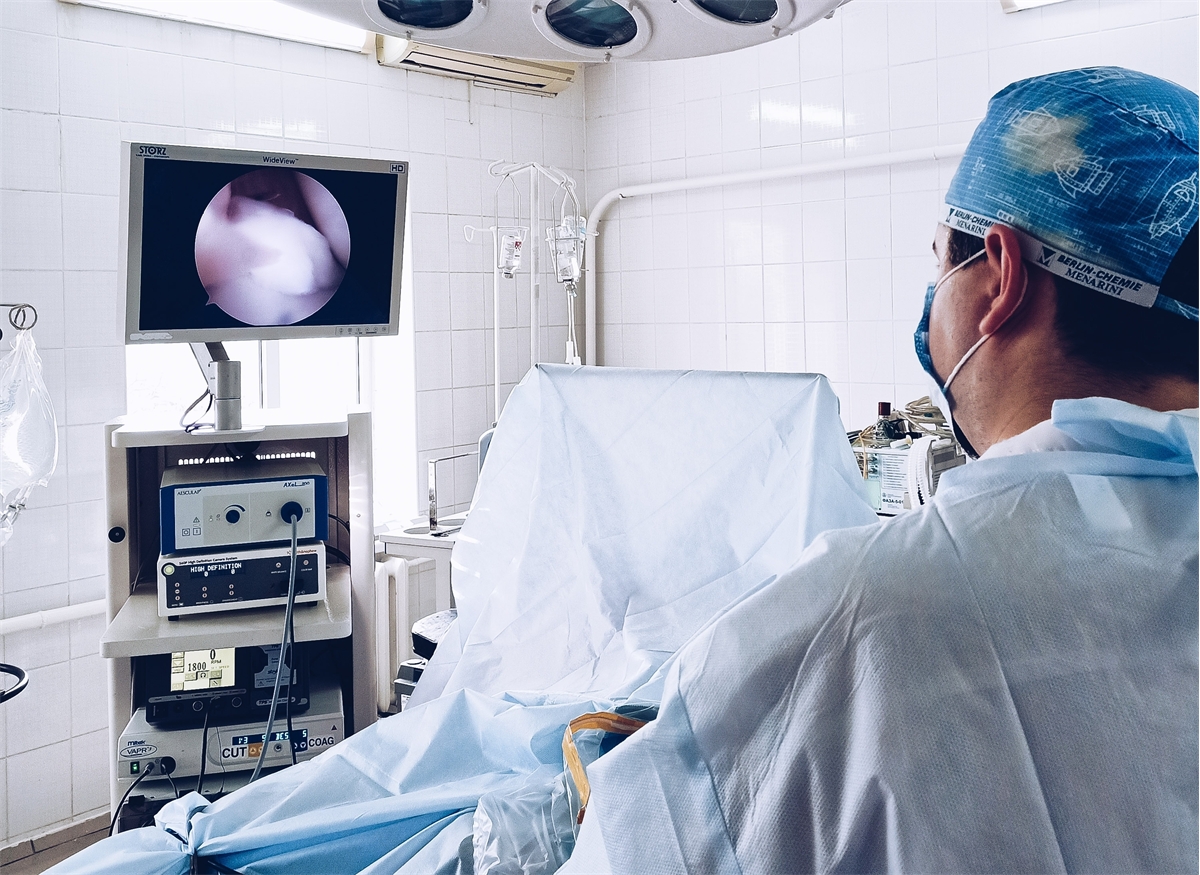
ЧитатьАртроскопия коленного сустава
Артроскопия - это такой особый вид хирургического лечения внутрисуставных повреждений, при котором все манипуляции хирург производит с помощью специального инструмента через маленькие (до 7 мм) проколы кожи - порталы. Операция производится путем введения 4 мм-оптической системы с камерой внутрь сустава. Другие порталы используются для введения ручного инструмента или электроинструмента (коагулятор-вапоризатор, шейвер, бур и тд). Использование такой методики позволяет рассмотреть все структуры сустава вблизи (оптика имеет увеличение), "увидеть" изнутри, "заглянуть" туда, куда посмотреть можно только с помощью МРТ.Достоинства методики:- малая травматичность в сравнении с открытой операцией (с разрезом);- отличная визуализация внутрисуставных структур;- быстрое восстановление функции сустава, короткий реабилитационный период.Показания: - повреждения менисков;- разрывы крестообразных связок;- повреждения суставного хряща (при отсекающем остеохондрите - болезнь Кенига, постравматический артроз и тд.)- импинджмент-синдром (ущемление жировых тел).
Читать